Il lipedema è una malattia caratterizzata da un accumulo abnorme di grasso sottocutaneo nelle gambe. L’ area interessata va dai glutei alle caviglie escludendo i piedi e frequentemente si ha anche un coinvolgimento delle braccia. L’ accumulo adiposo è simmetrico ed interessa entrambi gli arti.
Si tratta di una patologia cronica ed invalidante per la quale non esiste una cura.
E’ abbondantemente sottodiagnosticata e questo è dovuto a diversi fattori:
- è una malattia ancora poco conosciuta;
- non esistono analisi del sangue o test diagnostici specifici per riconoscerla;
- presenta somiglianze cliniche con il linfedema e l’obesità con le quali spesso è confusa.
Questa ritardata o assente diagnosi genera, nelle pazienti affette, una profonda frustrazione perché sono consce di avere un’anomalia alle loro gambe alla quale però nessuno sa dare un nome, se non dopo lunghi anni di visite, trattamenti o diete fallimentari.
Colpisce quasi esclusivamente il sesso femminile con esordio alla pubertà sebbene anche l’uso di contraccettivi orali o fasi di “stress ormonale” come gravidanza e menopausa possono essere dei trigger. Sembra quindi che l’equilibrio ormonale della donna giochi un ruolo importante nell’evoluzione della malattia. I rari casi di lipedema maschile coinvolgono uomini affetti da cirrosi epatica o in trattamento con terapie ormonali.
L’ evidenza che molte pazienti presentano in famiglia altre donne con la stessa tendenza ad ingrassare sulle gambe fa presuppore che sia una malattia su base genetica; gli studi riportati in letteratura ipotizzano una trasmissione della malattia a carattere autosomico dominante.
L’ aumento del grasso sottocutaneo è legato sia all’aumento del volume delle cellule adipose (ipertrofia) che all’aumento in numero (iperplasia). Il grasso crescendo comprime i nervi vicini generando dolore alle gambe oltre a causare una carenza locale di ossigeno che innesca infiammazione nel tessuto ed una facilità alla comparsa di lividi. Questo spiega alcuni dei segni e sintomi del lipedema: dolorabilità, calore cutaneo e tendenza all’ecchimosi.
Per la diagnosi è fondamentale un’attenta anamnesi della storia clinica, ormonale e familiare della paziente ed una diagnosi differenziale dalle altre patologie con le quali è frequentemente confusa: linfedema ed obesità. Riporto in Tabella 1 il confronto tra le principali caratteristiche delle tre condizioni.
Inoltre ci sono altre malattie che presentano un’anomala distribuzione di grasso, tra queste: sindrome dell’ ovaio policistico, sindrome di Cushing, la malattia di Dercum, la malattia di Madelung, carenza di GH e lipodistrofia.
Il lipedema ed il linfedema presentano alcune somiglianze cliniche ma in quest’ ultimo l’espansione degli arti inferiori è correlata più ad una disfunzione linfatica che ad un eccesso di grasso. L’ obesità è spesso uno dei tratti caratteristici delle pazienti affette da lipedema anche se possono essere colpite persone normopeso.
Tabella 1: Differenziazione tra lipedema, linfedema ed obesità
| LIPEDEMA | LINFEDEMA | OBESITA’ | |
| Genere affetto | Quasi sclusivamente donne | Donne o uonimi | Donne o uomini |
| Età di esordio | 10-30 anni | Infanzia ed età adulta | Non specifica |
| Area colpita | Bilaterale, simmetrica, coinvolte gambe, sedere, anche con esclusione di piedi e mani | Può essere unilaterale o bilaterale a seconda delle cause, i piedi sono coinvolti. | Tutte le parti del corpo |
| Storia familiare | Si | Solo per alcune tipologie su base genetica | Si |
| Effetti della dieta | La perdita è minore nelle gambe | Perdita proporzionale tra tronco e gambe | Perdita uniforme |
| Facilità all’ ecchimosi | Si | Non sempre | No |
| Rigidità al tatto dell’area affetta | Non sempre | Spesso | No |
| Dolore dell’area affetta | Si, con ipersensibilità al tatto | No, ma si avverte una sensazione di gonfiore/malessere | No |
| Segno di Stemmer* | Negativo (ad eccezione dello stadio 4) | Positivo | Negativo |
* Il segno di Stemmer è uno strumento diagnostico affidabile per riconoscere il linfedema. Si cerca di sollevare verso l’alto una plica cutanea (ad esempio su un dito del piede). Se la manovra risulta difficile o impossibile, si parla di “segno di Stemmer positivo”.
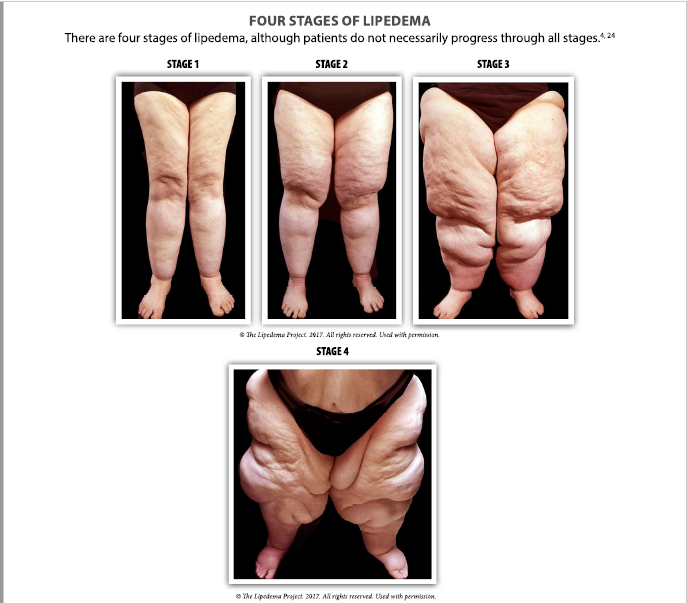
Il lipedema viene classificato in 4 stadi in base alla distribuzione e all’aspetto del deposito adiposo. Il quarto stadio corrisponde a quello più avanzato con evoluzione di lipolinfedema.

Questa classificazione è attualmente oggetto di revisione da parte degli esperti perchè l’edema indotto dallo scompenso linfatico può comparire in qualsiasi stadio, non solo nel IV, e questo genera confusione. Per la classificazione è più corretto utilizzare la tipizzazione che riconosce 5 tipi diversi di localizzazione adiposa tra cui il tipo 4 che include il coinvolgimento delle braccia, ed il tipo 5 che prevede il coinvolgimento delle caviglie, la zona più difficile da trattare chirurgicamente. Quelle indicate nella tipizzazione sono le aree più comunemente affette anche se il lipedema può colpire qualsiasi area del corpo.

Il lipedema è una malattia a carattere evolutivo e nel tempo porta ad intensa dolorabilità agli arti inferiori, perdita di forza nelle gambe con progressiva riduzione della mobilità e conseguente ripercussione sullo stile e la qualità di vita. Un basso livello di attività fisica in combinazione con un aumento del peso corporeo causano un peggioramento complessivo della malattia, quindi, soprattutto negli stadi iniziali, dieta ed esercizio fisico sono i fattori sui quali dover intervenire.
Ogni perdita di peso sarà sempre associata ad una sproporzione tra la parte alta e bassa del corpo questo perchè la restrizione calorica agisce sul grasso normale ma non ha alcun effetto sul grasso lipedematoso. Pazienti obese o sovrappeso potranno valutare un miglioramento nel volume delle loro gambe perchè la dieta influisce sulla rimozione del grasso sano, quello malato può essere solo rimosso chirurgicamente.
Il peso specifico del grasso lipedematoso risulta maggiore rispetto a quello del grasso normale e questo falsa il valore di BMI associato alla paziente. Tenere in considerazione questo fattore è fondamentale per il professionista che stabilisce gli obbiettivi da raggiungere sulla bilancia.

Il trattamento dietetico d’ elezione è la terapia chetogenica, la valutazione e le modalità di intervento vengono studiate dal professionista in base alla soggettività della paziente.
E’ assolutamente sconsigliato un fai da te in questo tipo di dieta perche’ necessita di una valutazione clinica ed una specifica integrazione nutrizionale che solo un medico o nutrizionista esperto possono offrire.
Inoltre le notizie riportate in rete sulla salubrità di questa dieta sono più che contrastanti e non è infrequente generare una confusione. Esistono diverse tipologie di diete chetogeniche ed ognuna ha finalità specifiche per il tipo di malattia da trattare. Le VLCKD (very low calories ketogenic diet) sono diete chetogeniche ipocaloriche, ipoglucidiche, normoproteiche ed ipolipidiche. Altro approccio è quello delle diete LCHF (low carb high fat) in cui la quota di grassi giornaliera è molto elevata, pari circa al 70% del fabbisogno calorico. In entrambi i protocolli l’ apporto giornaliero di carboidrati si riduce drasticamente (< 30 gr) fino a portare il metabolismo in uno stato di chetosi in cui il corpo utilizza i grassi endogeni come substrato energetico. In parole semplici avviene uno cambiamento del metabolismo tale per cui il corpo si trasforma in una macchina brucia grassi. Oggi questo tipo di approccio dietetico è utilizzato con successo anche per il trattamento e la risoluzione di altre patologie: diabete di tipo 2, PCOS, dislipidemia, ipertensione, obesità.
In America il protocollo LCHF si sta sperimentando con successo in un progetto chiamato Ketogenic WOE for lipedema anche se ad oggi non esiste alcun studio pubblicato in letteratura che indichi che la dieta chetogenica agisca sul grasso lipedematoso.
Altro approccio alimentare al lipedema è la prescrizione di un protocollo antiinfiammatorio. L’ obbiettivo è ridurre il carico infiammatorio indotto dalla patologia attraverso un’ alimentazione che controlli i picchi insulinemici, abbia un corretto bilancio degli omega e preveda l’ utilizzo di sostanze antiinfiammatorie specifiche. La dieta limita l’ assunzione di zuccheri semplici, latticini, glutine e proteine processate a favore dell’ assunzione di frutta e verdura colorata e biologica, cereali integrali, cibi ricchi in omega-3 quali salmone selvaggio, noci, olio di semi di lino. Rispetto all’approccio chetogenico quello antiinfiammatorio prevede tempi più lunghi prima di poter beneficiare di vantaggi quali aumento del senso di energia, riduzione del dolore, maggiore agilità e perdita di peso.
Alla dieta è consigliabile associare un’ aumento dell’ attività fisica al fine di rafforzare la muscolatura, migliorare il flusso sanguigno e linfatico ed agire positivamente sull’umore. Deve trattarsi di un’ attività a basso impatto che non porti alla produzione di acido lattico perchè sessioni di allenamento anaerobico aumentano il carico infiammatorio aggravando il lipedema. Il nuoto o sessioni aerobiche di esercizi in acqua sono consigliabili anche se spesso il dolore associato alla patologia impedisce lo svolgimento di un’ attività fisica regolare. In questi casi anche una semplice camminata in acqua potrebbe essere un buon esercizio da cui trarre beneficio.
Oltre all’intervento dietetico ed all’aumento dell’attività fisica, la terapia conservativa del lipedema prevede l’utilizzo di calze elastocompressive di classe I e a maglia piatta, queste non agiscono sulla riduzione dei depositi di grasso ma possono essere utili per prevenire la formazione di edemi e stimolare il flusso sanguigno e linfatico. L’ edema associato a lipedema non risponde a massaggio linfatico manuale perché la componente edematosa è associata ad un’insufficienza meccanico-dinamica che non coinvolge il sistema linfatico. Fa eccezione a questa affermazione il trattamento degli stadi avanzati in cui calze e drenaggio linfatico manuale possono insieme migliorare il lipolinfedema.
Per le pazienti che non hanno risultati con un trattamento di tipo conservativo viene valutato il trattamento chirurgico. La lipoaspirazione non cura il lipedema ma riduce il volume delle gambe migliorandone l’aspetto e la funzionalità. E’ consigliato sottoporsi al trattamento chirurgico non prima di 6-12 mesi di terapia conservativa.
In Italia è nata da poco un’associazione dedicata a questa patologia che con la tenacia e l’impegno di alcune pazienti sta lottando per il riconoscimento dei diritti di tutte le donne affette da lipedema. Per maggiori info consiglio di consultare la loro pagina facebook LIPOEDEMA ITALIA.
GRUPPO GENERALE PER LE PAZIENTI AFFETTE: https://www.facebook.com/groups/LipoedemaItalia/
GRUPPO PER INFO SUL TRATTAMENTO CHIRURGICO: https://www.facebook.com/groups/liposuzionelipedemaitalia/
GRUPPO RISERVATO A MEDICI E PROFESSIONISTI: https://www.facebook.com/groups/lipedemaitaliaprofessionisti/
Bibliografia:
Best Practice Guidelines – The management of lipoedema.
Margaret A, Founder et al, – Lipedema, a frequent unricognized problem – Journal of the American Academy of Dermatology;
Anne W Pered et al, – Lidedema: diagnostic and management challenges – International Journal of Women’ s Health;
http://keto.lipedemaproject.org/ketogenic-way-of-eating-woe-for-lipedema/
https://www.fatdisorders.org/


Follow Me!